2.8. Atemwege#
Stimmlippen sind die Grenze zwischen oberen und unteren Atemwegen. Trachea reicht von unterhalb des Cricoids bis zur Carina.
Bronchi teilen sich dichodom (immer auf 2), ab 16 Verzweigungen gibt es Gasaustausch, max. 23 Verzweigungen. Atemwegsdurchmesser nimmt dadurch exponentiell zu und die Gasgeschwindigkeit ab. Der größte Widerstand ist bei der 3-4 Generation.
2.8.1. Atemwegsmanagment#
Eine Präoxygenierung bis etO₂ von 80% führt in der Lunge zu 90% O₂- Reserve.
Bei der Beatmung in Narkose wird die physiologische Unterdruckbeatmung durch eine Überdruckbeatmung ersetzt, welche zu einer Störung des Ventilations/Perfusionsverhältnisses führt, und durch vermindertem preload (Wegfall der Thoraxpumpe) zu hämodynamischer Instabilität führen kann.
- Bekannter schwieriger Atemweg
FOI planen, ev. Videolaryngoskop
 Anästhesiepass
Anästhesiepass
 Anästhesiepass
Anästhesiepass
Fig. 5 Anästhesiepass: Hinweis auf einen bekannten schwierigen Atemweg#
Unerwarteter schwieriger Atemweg#
- Maskenbeatmung NEIN = NOTFALL
Maske dicht? Kopfposition korrekt? Narkose tief genug?
1 Intubationsversuch OHNE RELAXIERUNG – HILFE HOLEN, FA
Supraglottische Atemwegshilfen: LMA, Larynxtubus, Combitubus, Intubationslarynxmaske ILMA(Fastrach)
Transtrachealer Zugang: Percutane transtracheale Jet Ventilation, Notfallkoniotomie
- Maskenbeatmung ja, Intubation NEIN
Hilfe holen, FA
Videolaryngoskop, Führungsdraht
Muallem
McCoy-Spatel
Flexible Fiberoptik (FOI)
Starre Fiberoptik (Bonfil)
OP in Maske/LMA möglich?
Rückkehr zur Spontanatmung aufwachen lassen.
2.8.2. Fiberoptische Wachintubation (FOI)#
(eigentlich mittlerweile endokopische Wachintubation)
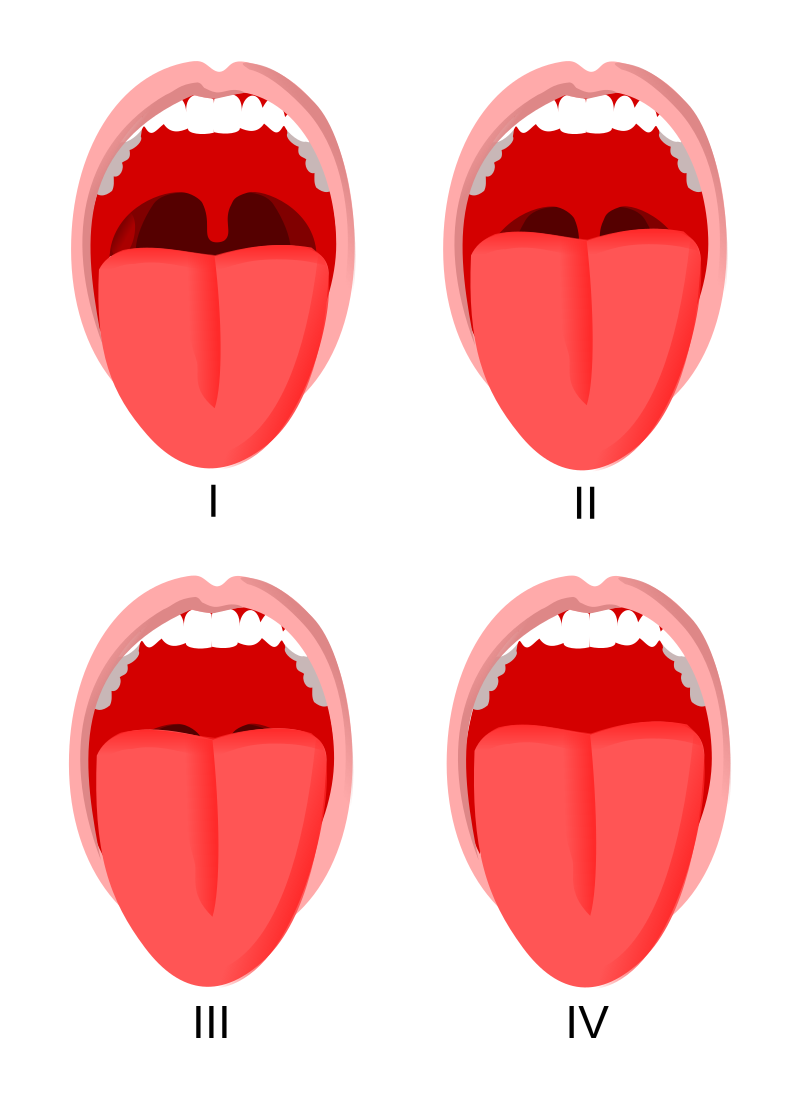
Fig. 6 Mallampati Score#
[© Jmarchn, ℓ CC BY-SA 3.0]
- Indikationen
Mallampati IV, Intubationspass, Anomalien, Tumoren + Radiatio obere Atemwege, Kiefersperre, HWS-Pathologien/Fraktur, morbide Adipositas, gescheiterte Laryngoskopie/konventionelle Intubation.
- Vorteil
erhaltene Spontanatmung, risikoarm, auch in extremen Patientenpositionen möglich
- Nachteil
Sichtbehinderung durch Blut/Sekret, Kardiovasculäre Reaktion, Hypoxie bei zu tiefer Sedierung, mangelnde Compliance des Patienten.
- Ablauf einer fiberoptischen Intubation
Aufklärung des Patienten (während des gesamten Vorgangs mit dem Patienten sprechen und auffordern durch den Mund zu atmen)
Sedierung (kurzwirksam, Antidot): 3-5 mg Dormicum, Ultiva 4-6 ml / h
Anticholinergika (Atropin) 0,5 mg
Cocain 2% in die Nase
Wendel bds Nasenlöcher mit 3 Größen aufdehnen
Linkes Nasenloch Wendel + O₂-Line (O₂-Flow 3-6l/min mit 100% FIO₂) über Wendel oder Arbeitskanal des FOB (Absaugen dann unmöglich)
Rechtes Nasenloch nasaler Tubus bis ca. 13cm
Mit Bronchoskop über nasalen Tubus eingehen
Spray as you go = translaryngeale Anästhesie mit Block des glossopharyngeus und laryngeus superior, mit 2-3 ml Xylocain 2%, dann vor Glottis stehend warten bis LA wirkt und dann Vorschieben der FOB
Sobald in Trachea: Propofol und Rocuronium spritzen
Bronchoskopische Lagekontrolle des Tubus, Bronchoskop entfernen
- Sicherer Nachweis der korrekten Tubuslage
Direkte visuelle Kontrolle
etCO₂
Fiberoptische Kontrolle
Unsichere Zeichen: Thorax hebt sich symetrisch, Auskultation bds.
- Therapie Postextubations-Stridor
Vernebeln 5 mg Adrenalin in NaCl + 0,5 mg / kg Dexamethason iv.
(760 Atmosphärendruck – 47 Wasserdampfdruck in den Atemwegen) x FiO₂ = piO₂ (inspiratorischer Sauerstoffpartialdruck)
piO₂ - paCO₂ = ca. 100 mmHg = Alveolargasgleichung = PAO₂ = Sauerstoffpartialdruck in den Alveolen
0,8 resp. Quotient
Wenn FiO₂ auf 100% erhöht wird, dann kann der PAO₂ auf max. 680 mm Hg gesteigert werden.
AaDO₂ = Sauerstoffdruckdifferenz zwischen Alveole und Blut. Ist erhöht bei alveolo-kapillärer Gasaustauschstörung.
2.8.3. Bronchoskopie#
Starre Bronchoskopie bei massiver Hämoptoe, FK-Entfernung va. bei Kindern (Beatmung übers Bronchoskop möglich!), Lasertherapie, Trachealeingriffe, Stentplazierung, HNO LM.
KI: instabile oder fixierte HWS
Flexible Bronchoskopie bei FIO-Intubation, Assistenz bei dilatativer Tracheotomie, BAL, therapeutische Sekretabsaugung, Medikamete einbringen (z.B. Surfactant, Bronchodilat.), Tubuslagekontrolle, Blutstillung, FK-Entfernung.
- Erhöhtes Risiko bei
PEEP > 10, Gerinnungsstörung, paO₂ <70 bei FIO₂>0,7, MAP<65, kardialer Pat.
- Komplikationen
Fieber (erhöhte Zytokinausschüttung), paO₂-Abfall, CO₂-Anstieg, ICP-Anstieg, Kreislaufdepression oder Blutdruckkrisen bei unzureichender Sedierung, Laryngo/Bronchospasmus, Mukosaläsionen, Resorptionsatelektasen durch hohen FIO₂, erhöhter Auto-PEEP mit Barotrauma.
Prüfung:
Aufbau Lunge grob aufzeichnen können! (Was sieht man bei der Bronchoskopie?)