2.5. Regionalanästhesie#
2.5.1. Lokalanästhetika (LA)#
Ester-Bindung an Albumin gebunden; Procain, Tetracain, Chlorprocain, Kokain (HNO); Der Abbau erfolgt durch Pseudocholinesterase.
Amid-Bindung an saures α1-Glycoprotein gebunden: Lidocain, Mepivacain, Prilocain, Bupivacain, Ropivacain; Abbau erfolgt durch Metabolisierung in der Leber, bei kontinuierlicher Gabe Kumulation in den toxischen Bereich bei Leberinsuffizienz möglich.
- Wirkung der LA
Hemmen schnellen Na-Einstrom = Verhindern Depolarisation, es kann kein Aktionspotential ausgelöst werden. Offene zuvor aktivierte Na-Kanäle werden besser gehemmt als ruhende. = Reversible Unterbrechung der Nervenleitgeschwindigkeit. Nur die ungeladene Form kann die Lipidmembran passieren. Die Wirkung entfaltet die geladene Form. Nur 2-5% des LA blockieren den Nerv. Der Rest geht systemisch verloren.
- Isobar
= gleiche Dichte wie Liquor cerebralis, hyperbar = höhere Dichte als Liquor, dh. steigen auf bzw. sinken ab nach der Injektion (in Rückenlage Ausbreitung bis Th3-Th6, Sattelblock/einseitige SPA).
- Reihenfolge der Blockade
Dicke myelinisierte Fasern werden später blockiert als dünne nicht myelinisierte Fasern:
Sympathikus (B-Fasern mit Vasodilatation, Beine werden warm)
Schmerz (myelinisierte Aδ-Fasern + marklose C-Fasern)
Kälte/Wärme (Aδ-Fasern)
Berührung, Druck (Aβ-Fasern)
Motorik (Aα-Fasern).
Die Aufhebung erfolgt in umgekehrter Reihenfolge.
- Wedensky Block
minimale LA-Konzentration am Nerven reicht um einzelne Impulse (Stich) zu hemmen, ein Dauerstimuli (Hautinzision) wird aber noch weitergeleitet = Schmerz.
- Radialblock
LA-Diffusion von außen nach innen (Aufsteigen der SPA-Wirkung von den Zehen zur Hüfte)
- Differentialblock
der Patient ist schmerzfrei (Aδ und C-Fasern), kann Berührung und Lage empfinden (Aβ + Aα sind noch nicht blockiert). Vorgehen: beruhigen, abwarten, ev. nachinjizieren.
- BIER-Block
iv. Regionalanästhesie
- Wirkdauer WD
ist abhängig von der Proteinbindung = langsame Freisetzung, lange Wirkdauer.
Verlängerung durch Adrenalin, Clonidin und Dexamethason möglich. Die Halbwertszeit beschreibt den Konzentrationsverlauf im Plasma, und ist nicht gleichzusetzen mit der WD.
Bupivacain 1,5-8h, Prilocain 1-3h, Ropivacain 3-6h, Mepivacain 1,5-3h
- Wirkstärke
ist abhängig von der Lipidlöslichkeit = hohe Potenz, aber auch hohe Toxizität. Bsp.
Bupivacain > Ropivacain > Lidocain > Procain.
- Anschlagzeit
ist abhängig vom pKa. (pKa = pH bei dem 50% des LA ionisiert vorliegen) dh.
niedriger pKa = rasche Wirkung. Mepivacain 7,6 < Bupivacain 8,1; Wirkungseintritt steigern durch Erwärmen des LA oder Alkalisierung (+ NaBic, schaffe künstlich alkalisches Umfeld)
Azidose erhöht Kationen-Konzentration mit viel freier/toxischer LA-Konzentration, senkt Proteinbindung, Gefahr der intrazellulären Anreicherung mit LA. Hypoxie erhöht daher die Toxizität!
- Nebenwirkungen der Lokalanästhetika
Risiko einer allergischen Reaktion abhängig von der chemischen Struktur Ester > Amide, oder durch Zusatzstoffe.
Lokale Toxizität bei stark lipophilen LA: Nervenschäden (Axon, Schwann’schen Zellen), Störung der nervalen Blutversorgung, TNS (transiente neurologische Symptome) oder Cauda equina Syndrom nach SPA mit hyperbaren, hochprozentigem Lidocain.
Myotoxizität bei Retrobulbärblock mit Bupivacain.
Systemische Toxizität bei wenig lipophilen LA: Na-Blockade im Gehirn und Herz mit Prodromalstadium (Unruhe, Angst, periorale Taubheit), präkonvulsives Stadium (Tremor, Tinnitus, Somnolenz, Nystagmus), Konvulsives Stadium (gen. tonisch-klonische Krämpfe), ZNS-Depression mit Koma, Apnoe, Kreislaufversagen.
- Ursachen toxischer Plasmaspiegel
intravasale Injektion, Injektion am Hals, Überdosierung, Hypoproteinämie, reduzierter Metabolismus.
Prilocain (Emla Salbe) führt zu Met-Hb Bildung daher für Kinder <6 Monate nicht zugelassen.
mit Adrenalin |
|||
|---|---|---|---|
Lidocain |
3-4mg / kg |
(300 mg), |
7 mg / kg |
Bupivacain |
2 mg / kg , oder 30 mg / h kontinuierlich |
(150 mg), |
2-3 mg / kg |
Ropivacain |
3-4 mg / kg, oder 37,5 mg / h |
(250 mg) |
|
Prilocain |
5-6 mg / kg |
(400 mg), |
8-9 mg / kg (600 mg) |
2.5.2. Lokalanästhetika-Intoxikation#
Prodromal Stadium mit ZNS Erregung – präkonvulsiv mit ZNS Dämpfung – Konvulsivstadium – ZNS-Depression mit Koma und kardiale Probleme. (max. nach 15-40min)
- Prophylaxe der LA-Intoxikation
negative Testdosis (Adrenalin-Zusatz, HF-Anstieg?), fraktionierte Injektion mit Aspiration, Überwachung der Vitalparameter, gezielte Wahl von LA, Dosis und Konzentration, exakte Technik/Sonographie, Equipment für Notfall bereit halten.
- Benzodiazepine für Patientenkomfort
Vorteil: antikonvulsiv;
Nachteil: Initialsymptome werden verschleiert, keine sichere Kommunikation möglich.
- Therapie toxischer ZNS-Symptome
Injektion abbrechen, auch bei Verdacht.
Hyperventilation (= resp. Alkalose, dh. weniger LA kann ins ZNS, und in die Herzmuskelzelle eintreten) + Sauerstoffgabe
Krampfprophylaxe mit z.B. Dormicum 2-3 mg iv.
Therapie der Krämpfe (Thiopental)
Beatmung/Hyperventilation, ev. Intubation
100 ml Intralipid 20%, wiederholen bis stabiler KRL
Ev. Lidocain 100-200 mg bei Bupivacain-Intoxikation
Prolongierte CPR, ev. HLM, LUCAS
- Kardiovaskuläre Auswirkung der toxischen LA-Konzentration
Phase I: Hypertension, Tachykardie, zentrale Exzitation
Phase II: hohe T-Welle, zunehmender R-Verlust, Myokarddepression mit hochgradiger Einschränkung der Myokardkontraktiliät. Bupivacain blockiert sehr schnell, hoch toxisch!
Phase III: Bradykardie, AV-Block, ventrikuläre Dysarrhythmie, profunde Hypotension
- Therapie
Injektion unterbrechen sofort, Hyperventilation, Sauerstoff + Atropin, pass. SM bei Bradykardie oder höhergradigen AV-Block, Kreislaufstabilisierung (Ephedrin, Phenylephrin), Sedacoron bei VT, ev. Adrenalin 0,2-0,3 mg iv. bei Bradykardie mit massiver Kardiodepression. 100 ml Intralipid 20% Gabe, wiederholt bis KRL stabil. CPR bei Kreislaufstillstand (Blockade der NaKanäle), frühzeitig HLM, LUCAS erwägen.
- Lipidapplikation
Bolus Intralipid 20% 100 ml sofort und ev. wiederholen; in der Lipidphase soll mehr Bupivacain gebunden werden, vermehrt NO gebildet, und der Bupivacain-Transport in die Myokardzelle gehemmt werden. Propofol ist als Ersatz NICHT geeignet!
2.5.3. Regionalanästhesieverfahren#
Einteilung der Regionalanästhesie:
Neuroaxiale Blockaden: SPA, EDA, CSE, Caudalblock, Paravertebralblock
Periphere Leitungsanästhesie: ISB, axillärer Plexus, Femoralisblock, Ischiadicusblock, Poplitealblock, Supraclavikulärblock, …
- Vorteile RA
bei Adipositas, schwierigem Atemweg, alte polymorbide Patienten, ökonomische Aspekte (billiger als AN), gesicherte postoperative Analgesie, Prophylaxe chronischer Schmerzsyndrome, erhöhter Patientenkomfort (Übelkeit, Nahrungskarenz, mentale Beeinträchtigung)
- Nachteile RA
Patient wach, Nervenschäden, schwierige Technik, Zeitbedarf, Versager, Gefahr Intoxikation, Kreislaufbelastung (SPA), Blutungskomplikationen, Katheterkomplikationen, direkte Nervenschäden. (Komplikationen bei 0,09% der RA)
- Gerinnungsanamnese!
Neuroaxial blutungsriskant, periphere Blockaden mit Sonographie nicht blutungsriskant; Gerinnungshemmer: Therapieauszeit = 2 x HWZ.
- Nervenschäden
mechanisch, pharmakologisch, ischämisch. Erhebung und Dokumentation von präexistenter Nervenschäden (diabetische Neuropathie, vorbestehende Lähmungen,…)!
- Indikationen für RA
OP, Schmerztherapie, Sympathikolyse für bessere Wundheilung bei Lappenplastik, Verbrennungen,…
Es gilt immer eine Nutzen-Risikoabwägung der Verfahren. Interventionen sollten im pharmakologischen Talspiegel der Antikoagulation stattfinden (= 2 x HWZ), mit atraumatischer Blockadetechnik (Sonographie!), und engmaschigen postinterventionelle Kontrollen durch tägliche Visiten (persistierende sensorische oder motorische Ausfälle, radikuläre Schmerzen und Blasenfunktionsstörungen können auf manifeste Blutungskomplikation hinweisen, daher MRT, CT oder Myelographie und neurochirurgische Entlastung innerhalb von 8h!).
Die Gefahr eines spinalen Hämatoms besteht bei Single shot SPA < single shot PDA < PDA setzten und entfernen!
Zentrale Nervenblockaden:#
Spinalanästhesie#
Ab L2/3 (darüber Gefahr Cauda equina Verletzung, da Conus medullaris bis L1/2 reicht); Orientierung L3/4 Höhe Beckenkamm, Th7 zw. unterem Ende der Schulterblätter;
- Zugänge
median, paramedian. Eingriffe bis in Nabelhöhe: Sectio, Hernie, Varizen, H-TEP,…
Man durchdringt die Haut, Lig. supraspinatum, Lig. intraspinatum, Lig. flavum, Dura Mater, Subduralraum, Arachnoidea, Subarachnoidalraum.
Ausdehnung ist abhängig von LA Dosis, Barizität, Lagerung, Liquormenge, Alter, Adipositas, intraabdominellem Druck. Atmung/Kreislauf ab höher C3-5 betroffen (Zwerchfell, N.phrenicus). Die Kreislaufreaktion mit Hypotonie, Bradykardie (N. acc. TH1-4) und verminderter kardialer Kontraktilität ist abhängig vom Ausmaß der Sympathikolyse. Es kommt durch Blockade der Interkostalmuskeln zu einer Abnahme der VC und ERV! Harnverhalt; Abnahme des renalen und hepatischen Blutfluss; Verminderte neuroendogene Stress-Response.
- Absolute KI
Ablehnung durch den Pat, Infektion am Punktionsort, unbehandelte Bakteriämie, Hypovolämie, manifeste Gerinnungsstörung, intrakranielle Druckerhöhung, hochgradige Aortenstenose.
- Unerwünschte NW
Rückenschmerzen, Harnverhalt (Parasympathikus, Einmal-DK wegen Überlaufblase), totale SPA, Übelkeit, Erbrechen, Atemstörung, postspinaler Kopfschmerz, Sympathikolyse mit Hypotension!
- Alternative zur SPA
N. ischiadicus und N.femoralis-Block, Poplitealblock, Fussblock
- Bsp. ASK, kann Wirkdauer + Ausbreitung beeinflusst werden?
Ja, unilaterale SPA mit hyperbarem Bupivacain 0,5%, Dosisreduktion bis 5 mg (1ml) möglich, Seitenlagerung bis Fixierung gegeben ist. (ca. 10min).
Wirkdauer kann durch Zugabe von Clonidin (15-30µg) um das 1,5 bis 2 fache verlängert werden, bzw. durch 10µg Fentanyl als Additiv.
- Bsp. K-TEP Möglichkeiten?
PDA, SPA, CSE, 3in1 Block, Ischiadicus-Blockade, Psoaskompartmentblock
- Bsp. Außenknöchelfraktur?
PDA, SPA (unilateral), proximaler oder distaler Ischiadicusblock (popliteal), Femoralisblock mit distaler Saphenusblockade.
- Anwendung im Schockraum
OE mit ISK oder supraclav. Block, UE mit Fasc. Iliaca comp. Block
- Sattelblock
ist eine Sonderform der SPA mit hyperbarem Bupivacain 0,2% ca. 1,5 ml (0,8-1,2 ml bei 0,5%) und für 15 min sitzen lassen.
Ind: Sakraldermoid, TURP
Periduralanästhesie#
Der Epiduralraum ist zwischen Dura und Wirbelkanal. Die Grenzen sind das Lig. longitudinale posterior, der laterale Wirbelbogen, die Foramina in vertebralia, das Lig. flavum. Die Distanz zur Haut beträgt 3 bis 8 cm! Inhalt ist Fett, Arterien, klappenlose Venen. Die Weite des Epiduralraums beträgt bei L2 = 5mm, Th6 = 2,5-3 mm!!! Thorakal schwieriger!! Risiko intrathekale und intravasale Fehlinjektion; Dosierung pro Segment lumbal 2-2,5 ml und thorakal 1,5-2ml. Bei einer lumbalen PDA kann loss of resistance fehlen.
Eine PDA unterhalb TH4 führt zu einem venösen Pooling und arterieller Vasodilatation mit Absinken des Herzzeitvolumens. Die Blockade der N. splanchnici führt zu vermehrter Mukosaperfusion und vermehrter Peristaltik mit verbesserter Wundheilung! Es gibt keine Auswirkung auf die Respiration!
- Aufklärung
direkte Punktionsschäden, Infektion, Blutung, Querschnittlähmung, Versager, postpunktionaler Kopfschmerz.
- Ind
Bauchchirurgie, Thoraxtrauma (+ Paravertebralblock, Intercostalblock), postoperative Analgesie und Sympathikolyse, schwere COPD, polymorbide Patienten, geburtshilfliche Eingriffe,…
- Adjuvantien
Opioide, Clonidin: Kein Morphin wegen va. später Atemdepression. Kein Ultiva wegen neurotoxischem Glycin (daher auch iv. erst ab 2 Lj).
Sufenta als Adjuvant bewirkt einen rascheren Eintritt, längere Dauer und bessere Analgesie = Dosis und Konzentration des LA kann verringert werden = geringere Gefahr der systemischen LA-Intoxikation.
- Ursachen einer insuffizienten Analgesie
Fehllage im falschen Segment, Dislokation, unzureichende Konzentration/Volumen des LA.
Prüfung: Mögliche Komplikationen einer CSE?
Infektion, Epiduralhämatom, Hypotonie, Bradykardie, Harnverhalt (Blockade sakraler Parasympathikus S2-4 mit Blasenatonie), motorische Störungen, Nervenwurzelirritationen durch den Katheter, Aufsteigender Block bei zu hohem Injektionsvolumen, postspinaler Kopfschmerz.
Ind: längere chirurgische Eingriffe an den Extremitäten. Eine Testdosis ist obligat nach Abklingen der SPA!!
- Cauda equina Syndrom
bei Punktion des Conus medullaris oder epiduralem Hämatom/Abszess mit Reiterhosenanästhesie mit Stuhl- und Blaseninkontinenz.
- A. spinalis anterior Syndrom
bei Verletzung der Arterie bei Punktion oder unzureichendem Perfusionsdruck (A.spin.ant. versorgt die vorderen 2/3 des RM), mit motorischer Schwäche der Beine mit nur gering verminderter Sensibilität. (Paraspastik der Beine) Dissoziierte Sensibilitätsstörungen kaudal mit Blasenfunktionsstörungen.
- Paravertebralblock
weniger Versager, Komplikationen und NW als PDA, mit gleichwertiger Analgesie.
Sonographisch kontrolliert: 2-3 cm lateral des Dornfortsatzes, Querfortsatz nach ca. 3 cm Tiefe, darunter ca. 1 cm durch Ligamentum Costotransversarium mit „loss of resistance“, Katheter 1-2 cm vorschieben.
Kompl: Pneumothorax, intravasale Injektion, epidurale Ausbreitung. KI wie PDA
Kaudalblock siehe Kinderanästhesie!
Periphere Nervenblockaden:#
- Nervenstimulator
ideal <0,5 aber > 0,3 mA, keine Injektion bei motorischer Antwort <0,2 mA! Keine Injektion gegen Widerstand, Schmerz – neu positionieren, Pat. wach!!
Stromstärke 0-1 mA, Impulsdauer 0,1-1 ms, Frequenz 1-2 Hz.
- Sonographie
in plane, out of plane
Prüfung: Schmerzen bei OP-Beginn Ursache-Vorgehen?
Anschlagzeit zu kurz, warten, Lagerung ok? Systemische Analgesie und Sedierung, inkompletter Block mit Ergänzungsblock, Versager AN.
- Blockade des Plexus Cervicalis
Ind: Operation an der Carotis ; KI: schwere neurologische oder psychiatrische Störung, kontralaterale Phrenicusparese; Durchführung: US gezielte Blockade um die Carotis + am Vorderrand des M. Sternocleidomastoideus ODER tiefe Wurzelblockade bei C2, C3, C4 + Vorderrand des M.Sternocleidomastoideus mit Ropivacain.
- Interskalenärblock ISK
Ind: Schulterluxation, Schulter-OP, OA-Fraktur,…
NW: Phrenikusparese, Horner, Recurrensparese, daher absolute KI kontralaterale Rekurrensparese.
- Supraclavikuläre Plexusblockade
Ind: Operationen an Oberarm, Ellbogen, Unterarm,… mit Katheter bei schweren Traumen.
- Axillärer Plexus
Ind: Operationen am distalen Oberarm, Ellbogen, Unterarm, Hand
In der Axilla sind die Nn. medianus, ulnaris und radialis um die A. axillaris rundherum angeordnet. Der N. musculocutaneus (Ast des N. cutaneus lateralis) versucht dem Gruppendruck zu trotzen, indem er bereits proximal abgeht und zwischen den Muskelfaszien vom Plexus weg zieht. Er muss jedoch ggfs. mitblockiert werden, um den radialen Rand des Unterarms zu betäuben.
Ziel ist die Blockade der Abgänge des Plexus brachialis nach deren Aufzweigung in periphere Nerven im Pars infraclavicularis, dabei kann typischerweise eine Anästhesie der Nn. radialis, medianus und ulnaris erreicht werden. Durch Richtungsänderung der Punktion wird auch der N. musculocutaneus erreicht um die laterale Unterarmseite zu betäuben. Der N. axillaris wird dabei nicht blockiert, da dieser davor nach dorsal zieht.
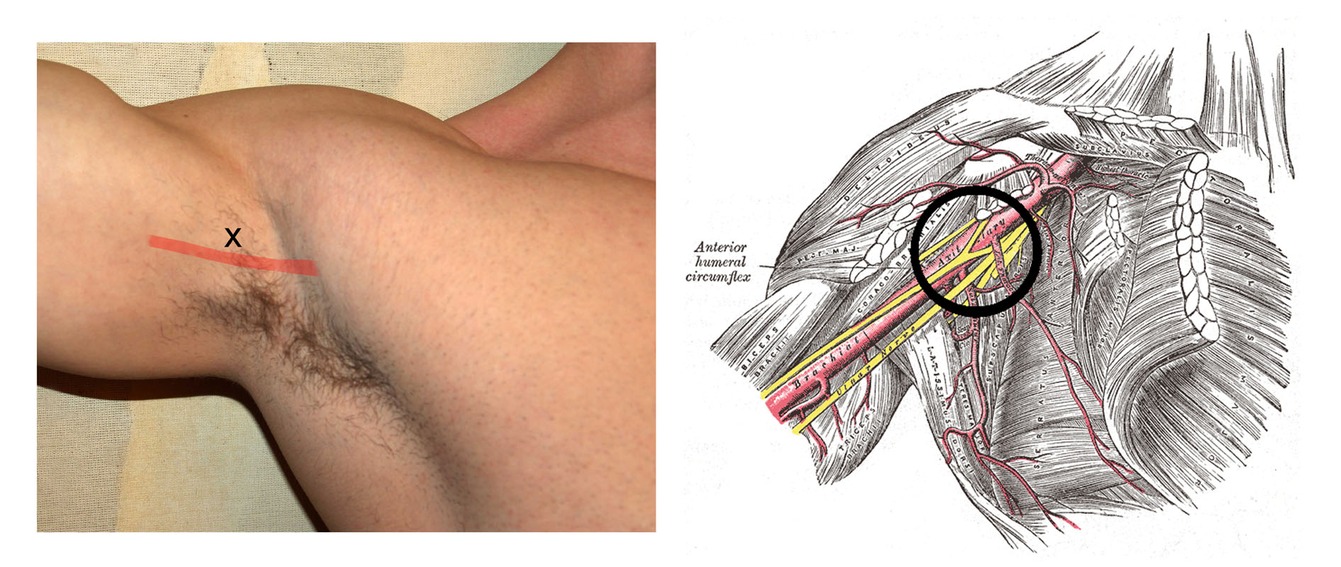
Fig. 2 Axilläre Blockade [© David Shankbone (Foto), Grey’s anatomy, ℓ CC BY-SA 3.0]#
- Femoralisblock/3in1 Block
K-TEP, SHF, Patella, Quadrizepssehnenruptur,… Blockade des N. femoralis und durch kraniale Ausbreitung auch Blockade des N. obturatorius und cutaneus femoris lateralis.
- TAP
Lichtenstein, AE offen,….
- Obturatoriusblock
TUR-B mit Seitenwandbeteiligung
- Ischiadicusblock
Unterschenkelfraktur (anteriorer Zugang in Rückenlage + Saphenus für Haut)
- Distaler Ischiadicusblock
bei Achillessehnenruptur mit ca. 30 ml LA
- Poplitealblock
Fußeingriffe
Prüfung: Hallux-OP RA bei COPD IV? = Fussblock (alternativ: Poplitealblock)
Ringwall subkutan 1 Handbreit über dem Knöchel (N. fibularis superficialis, N. suralis, N. saphenus)
Med. + lat. der A. dorsalis pedis (N. fibularis profundus)
Malleolus med. (N. tibialis mit Flexion der Zehen)
Nerv |
Muskel |
Funktion |
|---|---|---|
N. medianus |
M. flexor digitorum |
beugt HG und Daumen, Zeige- und Mittelfinger; Schwurhand |
N. ulnaris |
M. flexor carpi ulnaris |
beugt Fingergrundgelenke; Krallenhand |
N. radialis |
M. trizeps und M. extensor digitorum |
Fallhand |
N. muskulocutaneus |
M. biceps |
beugt im Ellbogengelenk |
N. axillaris |
M. deltoideus |
Schultergelenk |
Nerv |
Muskel / Funktion |
|---|---|
N. femoralis |
M. quadriceps femoris; „tanzende Kniescheibe“ bei Femoralisblock |
N. obturatorius |
Adduktoren des OS: M. adductor longus, magnus, minimus |
N. cutaneus femoris lateralis |
Haut seitlich und ventral am OS |
N. peronaeus |
M. extensor hallucis longus und brevis; hebt den Vorfuß |
N. ischiadicus |
Beugt OS und Knie; Haut des vorderen, lateralen und dorsalen US |
N. saphenus |
Haut im Bereich des Knies, Innenseite des US und medialer Fußrand |
N. suralis |
Haut an der Außenseite des US |
N. tibialis |
Flexoren der Fußsohle; Haut von Wade und Ferse |
Nerv |
Wurzel |
Sensorik |
Motorik |
Reaktion Nervenstim |
|---|---|---|---|---|
N. femoralis |
L1–L4 |
Ventraler und medialer Oberschenkel |
Mm. iliopsoas, sartorius, quadriceps femoris |
Kontraktion des M. quadriceps mit Patellabeugung |
N. saphenus |
– |
Medialer Unterschenkel |
– |
– |
N. obturatorius |
L2–L4 |
Medialer Oberschenkel |
Adduktion des Oberschenkels |
Adduktion am Oberschenkel |
N. ischiadicus |
L4–S3 |
Oberschenkel dorsal, Unterschenkel dorsal und lateral |
Mm. biceps femoris, semitendinosus, semimembranosus |
Beugung des Unterschenkels |
Prüfung:
Anatomie des Plexus brachialis?
 Gleisplan im Relaisstellwerk Köln Hbf Kf. Hier braucht es zwei Bedienpersonen, wohingegen ...
Gleisplan im Relaisstellwerk Köln Hbf Kf. Hier braucht es zwei Bedienpersonen, wohingegen ...
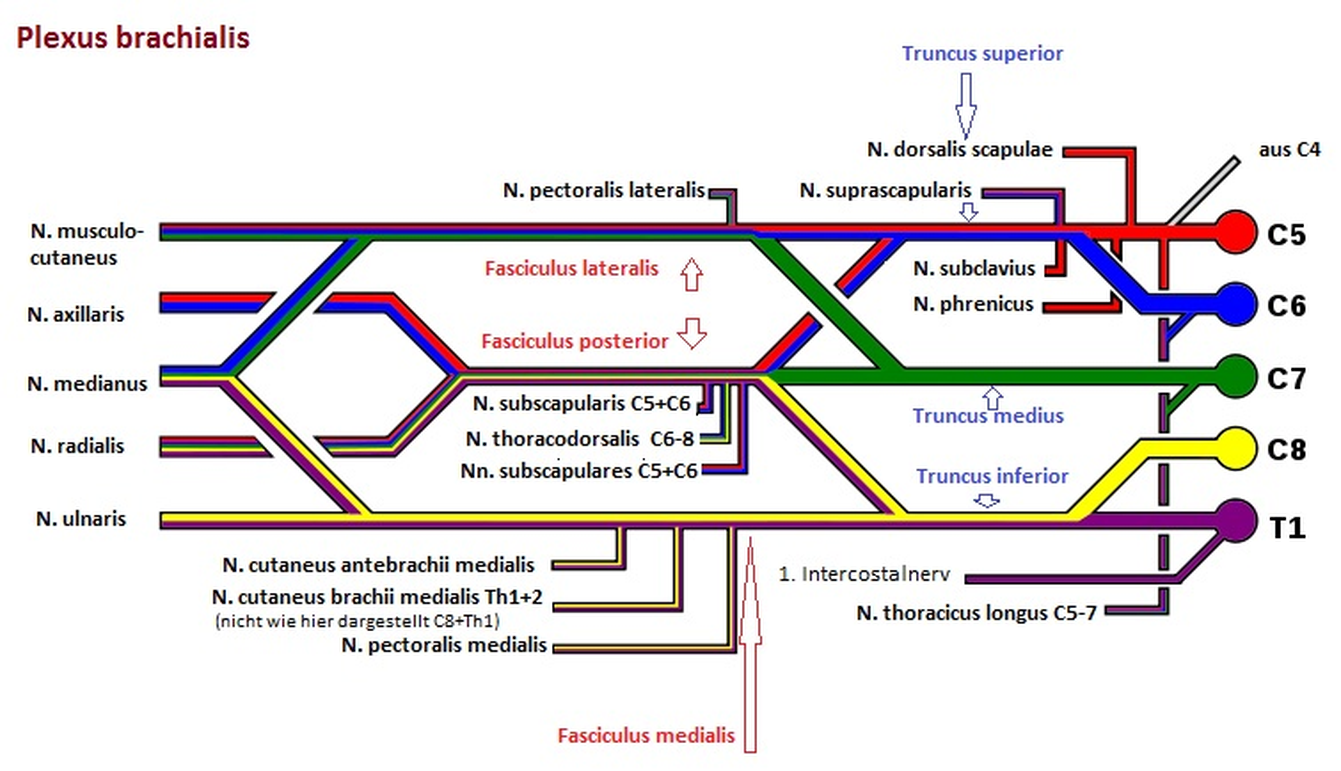 ... der Plexus brachialis im Vergleich geradezu simpel aufgebaut ist und zwei Plexus (einer je Seite) von einer einzelnen Person bedient werden können.
... der Plexus brachialis im Vergleich geradezu simpel aufgebaut ist und zwei Plexus (einer je Seite) von einer einzelnen Person bedient werden können.
Fig. 3 Plexus brachialis im Vergleich zu einem Stellwerk. [oben: © Raimond Spekking, ℓ CC BY-SA 4.0; unten: © Marshall Strother, ℓ CC 0]#
- Horner-Syndrom
als Komplikation bei VIP, ISK oder Zervicalblock:
= Unterbrechung des zervikalen sympathischen Grenzstrangs mit Miosis (Pupille eng), Ptosis (Oberlid hängt), Enophthalmus (Augapfel sinkt in die Augenhöhle) und Schwellung der Nasenschleimhaut.
- Phrenicus Parese
unilaterale Lähmung des Zwerchfells mit respiratorischer Insuffizienz
(stehendes Zwerchfell in der Durchleuchtung), ev. NIV