2.5. Allgemeinanästhesie#
- Syn.
Allgemeinnarkose, AN, Vollnarkose
Heutzutage wird meist eine Kombinationsnarkose angewandt. Diese kann aus verschiedenen Medikamentengruppen bestehen:
Prämedikation (Sedierung, vegetative Dämpfung)
Narkoseeinleitung (i.v.-Anästhetika)
Hypnotika
Analgetika
wenn nötig (und nur dann!) Muskelrelaxans
Aufrechterhaltung der Anästhesie (Inhalationsanästhetika, i.v.-Anästhetika)
Hypnotika
Analgetika
nur bei besonderer Indikation Muskelrelaxans; “Pressen” ist per se keine Indikation!
Wichtig
Ein Patient wird primär narkotisiert, nicht relaxiert!
Narkotika beeinflussen das ZNS in einer bestimmten Reihenfolge – zuerst die Hirnrinde, dann folgt das Mittelhirn, darauf der Hirnstamm, dann das Rückenmark und nur bei Überdosierung die Medulla oblongata.
Narkosestadien, die während der Narkose durchlaufen werden:
Amnesie und Analgesie
Erregung und Exzitation
Toleranz
Paralyse
Logischerweise sollte die Operation im Stadium der Toleranz erfolgen und die Paralyse nie erreicht werden. Diese Narkosestadien könne klassisch bei der obsoleten Äther-Narkose beobachtet werden, bei modernen Narkosemedikamenten sind sie normalerweise nicht gut abgrenzbar. Bei der Narkoseausleitung durchläuft der Patient die Stadien in umgekehrter Reihenfolge.
In der modernen Anästhesie stehen verschiedene Methoden zur Verfügung, um eine adäquate Allgemeinanästhesie zu erzielen. Die drei wichtigsten Konzepte sind die Inhalationsnarkose (Gasnarkose), die Total-intravenöse Anästhesie (TIVA) sowie die balancierte Anästhesie (bzw. als Sonderform, mit Schwerpunkt auf intravenöser Gabe und komplementärem Narkosegas zur Awareness-Prophylaxe, die balancierte intravenöse Anästhesie (BIVA[1])), eine Kombination aus beiden. Die Wahl des geeigneten Verfahrens hängt von patienten- und eingriffsspezifischen Faktoren sowie institutionellen Gegebenheiten und nicht zuletzt der Präferenz und Erfahrung des Durchführenden ab.
Im Gegensatz zu den Inhalationsanästhetika haben i.v.-Anästhetika den Vorteil einer raschen Narkoseeinleitung und sind daher heutzutage bei der Einleitung Standard. Die inhalative Narkoseeinleitung ist heutzutage praktisch nur noch in der Kinderanästhesie gängig, wenn beim wachen Kind mangels Compliance kein i.v.-Zugang gelegt werden kann.
Zunächst ist es wichtig, die Grundprinzipien der möglichen Regime abzugrenzen, vgl. Tab. 7.
Regime |
Beschreibung |
|---|---|
Gasnarkose (Inhalationsnarkose) |
Narkoseerhaltung überwiegend oder ausschließlich über volatile Anästhetika (VIA, (z. B. Sevofluran, Desfluran) Die Narkoseeinleitung erfolgt üblicherweise als i.v.-Gabe. |
TIVA Total-intravenöse Anästhesie |
Einleitung und Erhaltung ausschließlich über intravenöse Medikamente (z. B. Propofol, Remifentanil) |
Balancierte Anästhesie |
Kombination aus intravenöser Gabe und VIA zur Aufrechterhaltung z. B. Aufrechterhaltung mit Narkosegas und Abdecken der Schmerzspitzen mit Remifentanil |
BIVA[1] Balancierte intravenöse Anästhesie |
Balancierte Anästhesie mit Schwerpunkt auf intravenöser Gabe und komplementärem Narkosegas zur Awareness-Prophylaxe |
2.5.1. Pharmakokinetik & Steuerbarkeit#
Die Steuerbarkeit der Narkose sowie die Pharmakokinetik der eingesetzten Substanzen beeinflussen das intraoperative Management wesentlich.
Die Gasnarkose mit modernen Gasen hat eine mittelmäßige Steuerbarkeit, welche jedoch bei einer notwendigen Kombination mit Opiaten wie Fentanyl oder Musekelrelaxatien (ev. additiver Effekt) negativ beeinflusst werden kann. Problematisch ist hierbei die sonst vorteilhefte Multimodalität von manchen Narkosegasen, welche zugleich hypnotisch, analgetisch als auch in gewissem Maß muskelrelaxierend wirken. Somit ist die gezielte Steuerung der einzelnen Teilaspekte der Narkose mit einem Narkosegas alleine oft nicht zufriedenstellend möglich. Positiv zu nennen ist die pulmonale Elimination, welche etwaige Organinsuffizienzen elegant umschifft.
Intravenöse Anästhetika können substanzabhängig sehr gut steuerbar sein. Auch sind die Teilaspekte einer Narkose besser gezielt steuerbar (z.B. relevant bei Schmerzspitzen während des Eingriffs oder Tubustoleranz bei sonst leicht erweckbaren, spontan atmenden Patienten bei der Ausleitung oder im Rahmen des Weanings). Relevant kann auch die kontextsensitive Halbwertszeit sein, welche bei längerer Dauer zunehmen kann (extremes Beispiel: Fentanyl). Die Elimination ist substanzspezifisch (hepatisch, renal), etwaige Organinsuffizienzen müssen in Betracht gezogen werden.
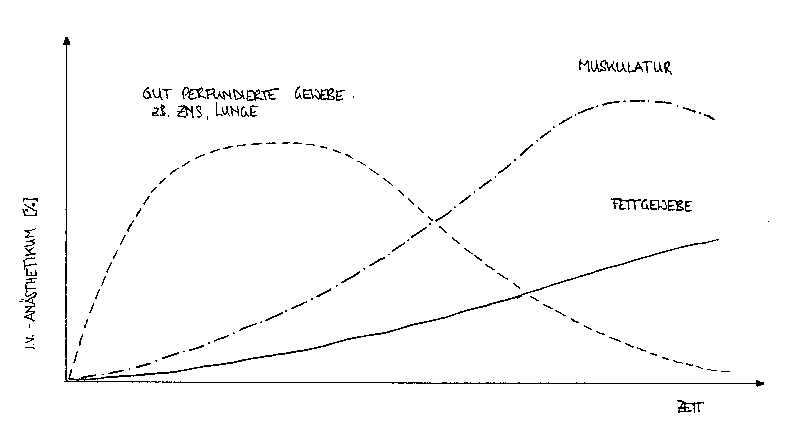
Fig. 2 Die i.v.-Anästhetika verteilen sich je nach Durchblutung in den verschiedenen Geweben#
2.5.2. Indikationen und Kontraindikationen – Vor- und Nachteile#
Jede Methode hat typische Einsatzgebiete, in denen sie besonders geeignet ist. Die Wahl hängt von der Art des Eingriffs, dem Patienten und auch technischen Voraussetzungen sowie etwaigen Kontraindikationen ab.
Methode |
Vorteile |
Nachteile |
|---|---|---|
Gasnarkose |
Oft adäquate Steuerbarkeit, bronchospasmolytisch, geringere Awareness-Gefahr |
PONV, Umweltbelastung, MH-Risiko, Uterus-Relaxierung (substanzabhängig), Relaxierung der Schlund-Muskulatur (substanzabhängig) |
TIVA |
Weniger PONV, weniger Pressen beim Ausleiten, Tubustoleranz beim spontan atmenden kooperativen Patienten eher möglich, konstantere Narkoseführung möglich (Neuromonitoring), kein MH-Trigger, EEG-Awareness-Monitoring-tauglich |
Materialbedarf, höhere Awareness-Gefahr, Gefahr der postoperativen Hyperalgesie bei alleiniger Verwendung von kurzwirksamen Opiaten, mögliche Kumulation |
Balancierte Anästhesie |
Flexibel, gute Kombination aus Hypnose & Analgesie, Awareness-Prophylaxe |
PONV, MH-Trigger |
Methode |
Typische Indikationen |
Wichtige Kontraindikationen |
|---|---|---|
Gasnarkose |
Bronchospasmus-Neigung, Routineeingriffe, inhalative Einleitung bei Kindern, kurze bis mittellange Eingriffe |
Maligne Hyperthermie, erhöhter ICP, PONV-Risiko, Laser-OPs, substanzabhängig: Eingriffe, bei denen eine Uterus-Relaxation nachteilig ist (Curretagen, postpartale Blutung, …), OSAS, neuromuskuläre Erkrankungen |
TIVA |
PONV, EEG-Monitoring (Neuro), Laser-Eingriffe im Mund-Rachen-Bereich, Langzeiteingriffe, Maligne Hyperthermie, |
Organinsuffizienz bei kumulierenden Substanzen |
Balancierte Anästhesie |
Standard bei vielen Eingriffen, gute Steuerbarkeit und Analgesie |
Unverträglichkeit einzelner Komponenten |
2.5.3. Praktische Beispiele#
Es gibt kein ultimativ-ideales Narkoseregime, die Auswahl sollte stets individualisiert und situationselastisch erfolgen. Tabelle Tab. 10 zeigt exemplarische Situationen aus dem klinischen Alltag.
Situation |
Bevorzugte Methode |
Rationale |
|---|---|---|
Neurochirurgie mit Neuro-Monitoring |
TIVA |
Keine Beeinflussung des EEGs durch volatile Anästhetika |
Kind, “nicht stechbar” |
Gasnarkose |
Inhalative Einleitung ohne i.v.-Zugang möglich |
Patient mit MH-Risiko |
TIVA |
Keine MH-auslösenden Substanzen |
Tonsillektomie mit Laser |
TIVA |
Keine Explosionsgefahr durch Gase |
Routine-Appendektomie |
Balancierte Anästhesie |
Standardverfahren, effizient und kostengünstig |
Laparotomie |
TIVA, BIVA |
Weniger Pressen beim Ausleiten |
Eingriffe an den Extremitäten |
Gasnarkose |
|
Patient mit i.v.-Opiat-Abusus |
Gasnarkose, ev. + Lachgas |
Häufig ausgeprägter Gewöhnungseffekt gegenüber Opiaten und i.v.-Sedativa; aber: Körper “kennt Gase noch nicht” |
Patient mit OSAS |
TIVA |
Keine zusätzliche Relaxierung der Schlundmuskulatur |
Patient mit PONV |
TIVA |
Signifikant geringere Inzidenz von PONV |
Beispiel: W, 35a, Curettage
- Plan
TIVA, gasfrei!
- Vorbereitung
Propofol 1%-Perfusor 50 ml
- Einleitung
Fentanyl 0,200 mg, Propofol 200 mg aus Perfusor
- Aufrechterhaltung
Propofol 1% 45 ml / h
Beispiel: M, 65a, Hüft-TEP
90kg, ohne relevante Vorerkrankungen, SPA abgelehnt
- Plan
AN mit ETI
- Einleitung
Fentanyl 0,300 mg, Propofol 200 mg, Phenylephrin 0,050 mg, Rocuronium 30 mg (mind. 3 min Wartezeit)
- Aufrechterhaltung
Sevofluran MAC65a 1, Remifentanil 1 mg / 50 ml (0,020 mg / ml) auf 10m l / h, adaptieren je nach Schmerzreiz
Beispiel: W, 90a, Hüft-TEP, SPA abgelehnt
60kg, ohne relevante Vorerkrankungen
- Plan
AN mit ETI
- Einleitung
Fentanyl 0,300 mg, Propofol 80 mg (sehr variabel!), Phenylephrin 0,100 mg, Rocuronium 25 mg (mind. 3 min Wartezeit)
- Aufrechterhaltung
Sevofluran MAC90a 0,8-1 (variabel!), Remifentanil 1 mg / 50 ml (0,020 mg / ml) auf 10m l / h, adaptieren je nach Schmerzreiz
Beispiel: M, 45a, lap. Cholezystektomie
90kg, ohne relevante Vorerkrankungen
- Plan
AN mit ETI, TIVA/BIVA
- Obligat
EEG-basiertes Monitoring
- Einleitung
Fentanyl 0,300 mg, Propofol 200 mg, Rocuronium 30 mg (mind. 3 min Wartezeit)
- Aufrechterhaltung
Propofol 1% 45 mg / ml, Remifentanil 1 mg / 50 ml (0,020 mg / ml) auf 45 ml / h, adaptieren je nach physiologischer Reaktion und EEG-Verfahren, Sevofluran 0,2 MAC45a
Bei Pressen oder erhöhtem intraabdominalen Druck Propofol- (10-20 mg) bzw. Remifantanil-Bolus (z.B. 0,020 mg)